Séquelles physiques du traumatisme crânien
Le mécanisme lésionnel du trauma crânien explique la très grande variété des séquelles physiques possibles ; en effet les hématomes et les lésions axonales diffuses,lorsqu’elles existent, se répartissent au hasard ; ces lésions ne sont pas systématisées comme dans l’ AVC par exemple où telle thrombose artérielle atteint tel territoire anatomique de l’encéphale et entraîne des séquelles relativement prévisibles.
Dans le TC au contraire il est très difficile à la période initiale de savoir avec exactitude quelles parties du cerveau ont été atteintes ; les examens les plus sophistiquées comme l’IRM avec tenseur de diffusion ne sont pas utilisables au début et de doute façon encore insuffisamment précis pour une évaluation exhaustive .
C’est donc au fur et à mesure de l’évolution que se dévoileront les séquelles définitives ; ou à l’inverse que certains déficits immédiats se corrigeront spontanément parce qu’ils n’étaient pas sous-tendus par des lésions axonales complètes mais par des processus contusionnels réversibles.
Certains traumatisés crâniens sévères peuvent même n’avoir aucune séquelle physique, l’essentiel se trouvant alors souvent réuni dans des séquelles neuropsychologiques plus ou moins importantes (cf séquelles invisibles) .
Il sera donc difficile de faire un inventaire complet de ces séquelles avant plusieurs mois et la règle est de ne pas se prononcer définitivement avant trois ans ; cependant il n’est nullement question d’attendre ce délai avant de commencer la rééducation ; en effet les atteintes physiques les plus graves sont quand-même rapidement évidentes et doivent être prises en charge le plus précocement possible pour tenter d’en minimiser les conséquences.
Schématiquement ces séquelles physiques peuvent être classées en fonction des handicaps qu’elles génèrent (sachant que l’association de plusieurs d’entre elles est fréquente, du moins dans les TC très graves) .
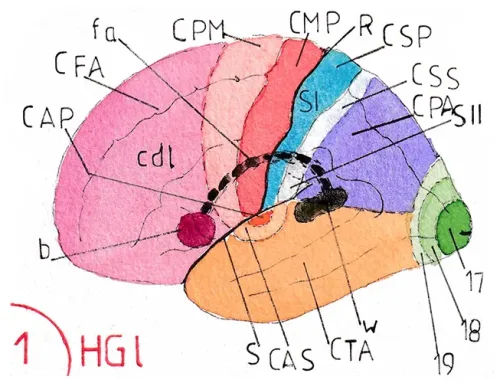
LES SÉQUELLES MOTRICES DES MEMBRES ET DU TRONC
sont liées à l’atteinte des voies motrices soit au niveau des zones corticales de commande ; soit sur le trajet des fibres nerveuses qui en sont issues; cette atteinte entraîne le plus souvent une paralysie segmentaire dans le territoire concerné en se rappelant que les voies motrices sont croisées et qu’une lésion de la partie droite de l’encéphale donne en général une paralysie du côté gauche et inversement. Ces paralysies s’accompagnent souvent d’une hypercontraction réflexe et permanente des muscles paralysés appelée spasticité. Cette dernière prédomine sur les groupes musculaires les plus puissants :
- fléchisseurs aux membres supérieurs donnant des paralysies en triple flexion (coude , poignet et doigts ).
- extenseurs aux membres inférieurs donnant des paralysies en extension (genou et cheville).
La spasticité augmente le handicap notamment au niveau des membres supérieurs où la triple flexion entraîne une gène importante; mais il existe actuellement des moyens thérapeutiques assez efficaces pour la contrôler; cependant elle peut avoir une utilité fonctionnelle dans certains cas (aux membres inférieurs notamment) et la décision de la traiter et du mode de traitement (temporaire ou définitif) est prise dans les services spécialisés (services de médecine physique et de rééducation-MPR en particulier).
LES SÉQUELLES NEURO-ORTHOPÉDIQUES
Les ostéomes ou para-ostéo-arthopathies neurogènes sont des formations pseudo-tumorales et inflammatoires qui surviennent plus ou moins précocement dans un contexte de paralysie motrice avec une prédilection pour la hanche le coude et l’épaule ; ils sont formés de tissu osseux dont la production est encore mal élucidée ; volumineux ou très gênants ils peuvent quelquefois nécessiter une exérèse chirurgicale.
Les rétractions musculaires favorisées par la spasticité doivent en principe être prévenues par de nombreuses modalités de traitement; mais en cas d’échec la chirurgie peut s’avérer indispensable.
Les algo-dystrophies associent douleurs et décalcifications dans certains territoires paralysés et nécessitent des procédures antalgiques longues et spécifiques.
LES SÉQUELLES SENSITIVES DES MEMBRES ET DU TRONC
proviennent de l’atteinte du cortex sensitif ou des voies nerveuses qui y conduisent ; croisées comme les voies motrices une atteinte sensitive de telle région du corps correspond en général à une atteinte encéphalique du côté opposé.
LES SÉQUELLES EN RAPPORT AVEC L’ATTEINTE DES NERFS CRÂNIENS
Les nerfs crâniens sont l’équivalent pour la tête et une partie du cou des nerfs périphériques pour les membres et le tronc ; leur particularité est de naître directement de l’encéphale et après un court trajet dans la boite crânienne d’en sortir par des orifices propres .
Les nerfs crâniens sont donc très menacés au cours d’un trauma crânien ; les lésions peuvent en effet concerner les parties du cortex moteur, sensitif ou sensoriel qui leurs sont dévolues (comme pour les autre nerfs), mais aussi leurs trajets intracrâniens directement menacés par le mécanisme traumatique.
Il existe 12 paires de nerfs crâniens ; ils sont désignés par des chiffres romains en fonction de la hauteur de leur émergence de l’encéphale et notamment du tronc cérébral :
certains sont exclusivement moteurs :
- III , IV et VI pour le mouvement des yeux ;
- XI pour certains muscles du cou ;
- XII pour les muscles de la langue.
d’autres mixtes :
- V pour la sensibilité de la face et la mastication ;
- VII pour le goût et les muscles du visage ;
- IX pour le goût également et le mécanisme de déglutition.
- le X pour la phonation (cordes vocales) mais aussi pour le système nerveux viscéral.
trois sont sensoriels purs :
- I pour l’olfaction ;
- II pour la vision (nerf optique) et
- VIII (nerf auditif) pour l’audition et l’équilibration.
Certains de ces nerfs peuvent être traumatisés au cours d’un trauma crânien donnant des tableaux cliniques très variés mais dont la logique est conforme à leur anatomie et à leur physiologie.
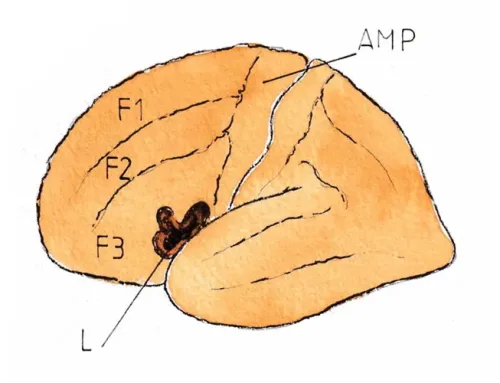
LES SÉQUELLES MOTRICES DU LANGAGE
doivent être différenciées des séquelles cognitives du langage à classer dans les séquelles invisibles ; en effet le langage a deux composantes complémentaires : la compréhension et l’élocution ; la première (phénomène neuro -psychologique) est soutenue par une aire sensorielle spécifique du lobe temporal, en général gauche (aire de Wernicke) et la seconde (phénomène moteur) par une aire motrice spécifique du lobe frontal,en général gauche (aire de Broca) .
L’atteinte simultanée de ces deux aires est exceptionnelle dans le TC (contrairement à l’AVC) ; mais des atteintes partielles sont possibles et pour ce qui concerne les séquelles motrices du langage on peut observer :
- de très rares cas d’aphasie complète (impossibilité presque totale de s’exprimer)
- plus souvent des cas de dysarthrie (troubles de l’articulation motrice du langage) ou de dysphonie (troubles de la phonation) dans lesquelles une ou plusieurs atteintes des nerfs crâniens précités peuvent aussi être impliquées.
Les troubles du langage sont essentiellement rééduqués par les orthophonistes.
L’ÉPILEPSIE POST-TRAUMATIQUE
est une complication classique mais elle n’est pas très fréquente si l’on accepte comme épilepsie vraie celle qui survient à distance du TC et appelée épilepsie tardive ; on distingue en effet :
- l’ épilepsie immédiate dite post-commotionnelle qui survient dans les suite immédiates du traumatisme (quelquefois dans les secondes qui suivent !) ; ces crises signent l’importance de l’ébranlement cortical responsable d’un processus de décérébration fonctionnelle mais qui sera transitoire et n’aura pas de conséquence à terme.
- les épilepsies précoces qui surviennent dans les 7 premiers jours et dont le risque essentiel est la survenue d’un état de mal
épileptique (EME) notamment chez un patient inconscient ; une EME non traitée peut en effet aggraver les lésions
cérébrales ; cependant les équipes de réanimation sont rompues à ces risques et ont les moyens thérapeutiques pour les contrer. - les épilepsies post-traumatiques tardives (EPTT), quand elles se manifestent, surviennent dans 50% des cas dans la première année et dans 80% des cas dans les 5 ans suivant l’accident ; l’incidence en est augmenté par la gravité initiale du traumatisme, l’existence d’une contusion hémorragique ou d’une plaie cranio-cérébrale . L’EPTT se manifeste comme l’épilepsie idiopathique par des crises généralisées ou partielles (motrices , sensitives, sensorielles , avec signes psychiques ou partielles complexes) . Elle nécessite une prise en charge médicale systématique.
LES TROUBLES VÉSICO-SPHINCTÉRIENS
sont rares en dehors des états EVC-EPR (cf article) pour lesquels l’incontinence urinaire et fécale est obligatoire ; elle n’est pas exclue pour des TC moins graves qui ont fait de longs séjours de réanimation ou qui ont eu de longues périodes de troubles de la conscience;une amélioration progressive est habituelle, du moins chez les sujets jeunes.
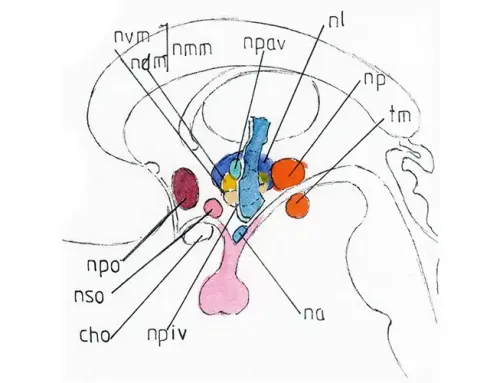
LES SÉQUELLES ENDOCRINIENNES
sont assez rarement évoquées ; cependant elles peuvent apparaître soit précocement (diabète insipide post-traumatique notamment) mais sont en général transitoires ; soit à un stade plus tardif où une insuffisance anté-hypophysaire est mise en évidence dans 30% des cas lorsqu’on la recherche biologiquement.
Cette insuffisance hormonale peut toucher aussi bien les axes corticotrope (glandes surrénales), thyréotrope (glande thyroïde) gonadotrope (gonades) que somatotrope ( hormone anabolisante) et être source de l’aggravation de certains déficits. La glande hypophyse est en effet un organe totalement intracrânien dont le rôle majeur de contrôle des autres glandes endocrines peut être altéré après un TC grave. En cas de déficit important, celui-ci peut-être corrigé par un traitement hormonal substitutif adapté.
LA FATIGUE
est un symptôme à cheval sur le psychique et le somatique et difficile à explorer sur un plan scientifique ; elle est néanmoins une manifestation constante de toutes les atteintes graves du système nerveux central . Cet élément doit être systématiquement pris en considération lors du bilan des séquelles physiques du TC .